Qué pasa con las lumbalgias?
Introducción
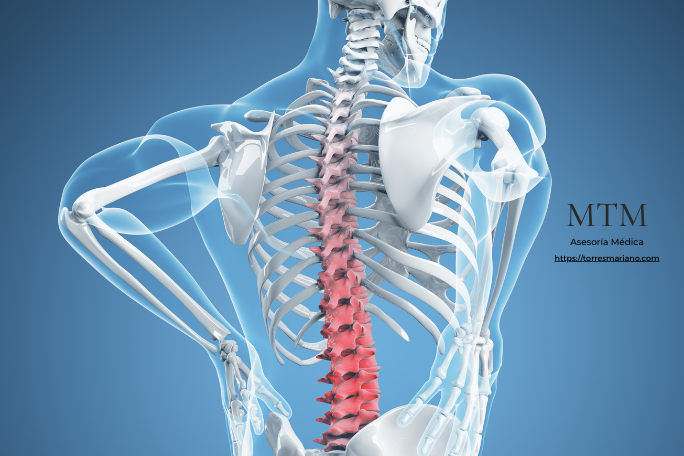
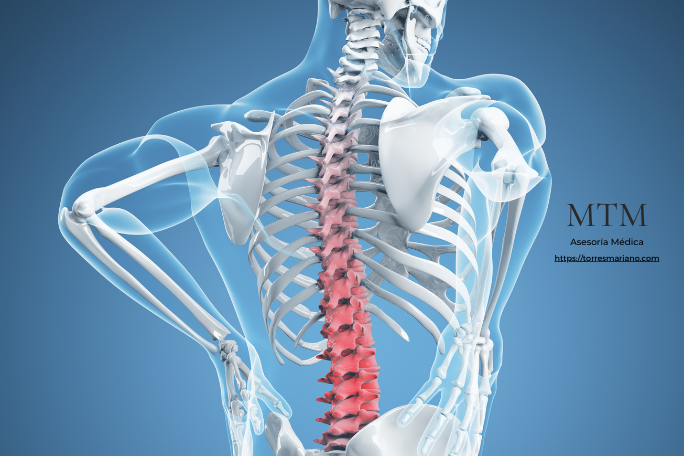
La lumbalgia, del latín: lumbus, lomo, (parte baja de la espalda) y del griego-algia (dolor), —también llamada dolor lumbar o lumbago— es una de las manifestaciones clínicas más frecuentes en la práctica médica y la principal causa de discapacidad a nivel mundial. Se define como dolor localizado en la región lumbar de la columna vertebral, entre las últimas costillas y la zona glútea, que puede limitar el movimiento y afectar la calidad de vida. (Organización Mundial de la Salud)
A pesar de esto, la ley de riesgo del trabajo, (ley 24.557), no la considera una enfermedad laboral, y por qué?
A pesar de que en el lenguaje común se la identifica muchas veces como “una enfermedad”, desde el punto de vista clínico la lumbalgia no es una enfermedad en sí misma, sino un síntoma —una expresión de que hay algún proceso fisiológico, biomecánico o patológico que genera dolor—. Esta distinción es esencial para el manejo adecuado del paciente, porque un síntoma no tiene un único origen; puede deberse a múltiples condiciones subyacentes, que no siempre tiene origen laboral, que requieren abordajes distintos.
Síntoma versus enfermedad: definición y diferencia
Síntoma. Es una experiencia subjetiva que reporta el paciente y que indica la presencia de un cambio en su estado de salud. Un síntoma no necesariamente tiene una causa única. El dolor, la fatiga, la náusea y el hormigueo son ejemplos; todos pueden ser manifestaciones de múltiples procesos fisiopatológicos.
Enfermedad. Es una condición identificable con criterios diagnósticos específicos, respaldados por hallazgos clínicos, de laboratorio o de imagen, y con una fisiopatología relativamente definida. Por ejemplo, la espondilitis anquilosante o una infección vertebral tienen características diagnósticas claras y mecanismos patológicos propios.
Diferencia fundamental. El síntoma indica algo que ocurre, la enfermedad indica qué es lo que ocurre. Clasificar la lumbalgia como enfermedad implica asumir que existe siempre una causa única y definida, lo cual no es correcto. El dolor lumbar es un indicador clínico, útil para guiar la historia clínica y las decisiones diagnósticas, pero no un diagnóstico definitivo.
Clasificación clínica de la lumbalgia
La lumbalgia se clasifica principalmente en:
- Lumbalgia inespecífica. No se identifica una causa anatómica estructurada concreta, representa alrededor del 85-90% de los casos. (Organización Mundial de la Salud)
- Lumbalgia específica. Se puede atribuir a una causa estructural o patológica conocida (p. ej., infección, tumor, fractura). (Organización Mundial de la Salud)
- Lumbalgia con radiculopatía. Dolor con irradiación a las extremidades por compromiso de una raíz nerviosa (ciática). (PMC)
Causas de lumbalgias
El dolor lumbar puede surgir por múltiples procesos, a menudo coexistentes. Las causas más reconocidas en la literatura científica incluyen:
1. Causas mecánicas y musculoesqueléticas
Estas son las más frecuentes y generalmente no se consideran enfermedades sistémicas por sí mismas:
- Distensiones y esguinces musculares por sobrecarga o movimientos bruscos. (La Vanguardia)
- Degeneración de discos intervertebrales y articulaciones facetarias asociada al envejecimiento. (www.elsevier.com)
- Disfunción de articulaciones sacroilíacas.
- Dolor axial o discogénico sin hernia franca, relacionado con cambios degenerativos de los discos. (OUP Academic)
2. Compresión o irritación nerviosa
- Hernia discal que comprime raíces nerviosas y puede causar dolor radicular o ciática.
- Estenosis espinal con compresión de estructuras neurales. (PubMed)
- Radiculopatías por diversos mecanismos de compresión (espolones óseos, espondilolistesis). (Wikipedia)
3. Trauma y lesiones estructurales
- Fracturas vertebrales por trauma o por fragilidad ósea (p. ej., osteoporosis). (PubMed)
4. Inflamatorias y reumatológicas
- Espondilitis anquilosante y otras espondiloartropatías inflamatorias que típicamente afectan la columna. (Wikipedia)
5. Infecciosas
- Discitis o osteomielitis vertebral, que pueden presentarse con dolor lumbar severo y signos sistémicos. (PubMed)
6. Oncológicas
- Metástasis vertebrales y tumores primarios que irritan estructuras somáticas o neurales. (PubMed)
7. Causas viscerales referidas
- Aneurisma de aorta abdominal, cálculos renales u otras patologías intraabdominales pueden referir dolor a la región lumbar sin afectación directa de la columna. (www.elsevier.com)
8. Factores no estructurales
- Factores psicosociales (estrés, ansiedad, depresión) y condiciones como fibromialgia pueden exacerbar o perpetuar el dolor lumbar. (PubMed)
9. Factores de estilo de vida y demográficos
- Sedentarismo, obesidad, tabaquismo y actividades laborales de alto esfuerzo físico son factores asociados con mayor incidencia de dolor lumbar inespecífico. (Organización Mundial de la Salud)
Implicaciones clínicas y manejo
Dada su naturaleza de síntoma con múltiples posibles causas, el abordaje de la lumbalgia exige:
- Evaluación clínica cuidadosa para identificar banderas rojas de causas específicas. (PMC)
- Clasificación inicial en inespecífica vs específica para orientar el uso de estudios de imagen y derivaciones. (Organización Mundial de la Salud)
- Enfoque biopsicosocial: la percepción del dolor y factores psicosociales influyen en la cronicidad y la discapacidad. (PubMed)
Conclusión
La lumbalgia debe entenderse como un síntoma clínico, no como una enfermedad por sí misma. Su presencia refleja la activación de mecanismos de dolor en la región lumbar, que pueden obedecer a causas mecánicas, estructurales, inflamatorias, viscerales o psicosociales. El correcto enfoque diagnóstico y terapéutico depende de esta comprensión, evitando así tratamientos generalizados inapropiados para etiologías diversas.
Referencias seleccionadas
- Organización Mundial de la Salud. Low back pain fact sheet. WHO; 2025. (Organización Mundial de la Salud)
- Kjaer P, Leboeuf-Yde C, et al. Failure to define low back pain as a disease or an episode renders research on causality unsuitable. J Clin Epidemiol. 2018. (PubMed)
- Hoy D, March L, et al. Low back pain: global epidemiology. Best Pract Res Clin Rheumatol. 2024. (PubMed)
- Maher C, Underwood M, Buchbinder R. Non-specific low back pain. Lancet. 2017. (Información Biotecnológica Nacional)
- Yang Y, Lai X, Li C, et al. Focus on the impact of social factors and lifestyle on the disease burden of low back pain. BMC Musculoskelet Disord. 2023. (SpringerLink)
- Smith J, et al. The adult with low back pain: causes, diagnosis, imaging features and management. J Clin Med. 2025. (PubMed)
Actualizado 15/01/2026