Pandemias y Epidemias en la historia de la humanidad.
Las pandemias y epidemias no son un fenómeno nuevo en la historia de la humanidad. Desde la lepra, la peste, el cólera, la viruela, entre otras enfermedades, han dejado secuelas imborrables en la historia y han sido la razón de ciertos descubrimientos y cuestionamientos del ser humano(1)

Entre las pandemias más importantes en la historia de la humanidad se encuentra la pandemia de gripe de 1918, provocada por la influenza. Esta pandemia afectó a menores de cinco años y a personas entre 20 y 40 años, dejando a muchos niños sin madre o huérfanos(2).
De las primeras pandemias de las que existen algunos datos, es la peste Antonina(3)(4) de los años 165 al 180, que pudieron ser el momento en que la viruela comenzó a aparecer recurrentemente , además de las pandemia de de los años 211 al 266 que podría ser el comienzo de la aparición del sarampión.
Hasta hace poco tiempo atrás hemos estado viviendo una pandemia global por SARS CoV-2, la cual ha tenido un gran impacto en la sociedad y la economía mundial.
Los expertos en historia de la medicina, destacan la importancia de las pandemias en la historia de la humanidad y la necesidad de aprender de ellas (1).
Entre los agentes infecciosos más devastadores que marcaron la humanidad están los siguientes:
Las Pestes
Las pestes son enfermedades infecciosas causadas por la bacteria Yersinia pestis, una bacteria zoonótica que suele encontrarse en pequeños mamíferos como los roedores y en las pulgas que los parasitas.
De las primeras que se menciona en la historia es la peste de Justiniano(4), emperador bizantino en el año 541. Este brote infeccioso afectó al imperio en momentos de su mayor esplendor. Causó una gran pérdida humana, murieron más del 25% de la población del imperio y les ocasionó enormes pérdidas materiales.
La pandemia de peste más conocida y documentada, es la llamada Peste Negra(5), que afectó a Eurasia en el siglo XIV y alcanzó un punto máximo entre 1347 y 1353. Fue la pandemia más devastadora de la historia de la humanidad, que afectó a gran parte del continente europeo y que tuvo un impacto significativo en la población, la economía y la cultura.
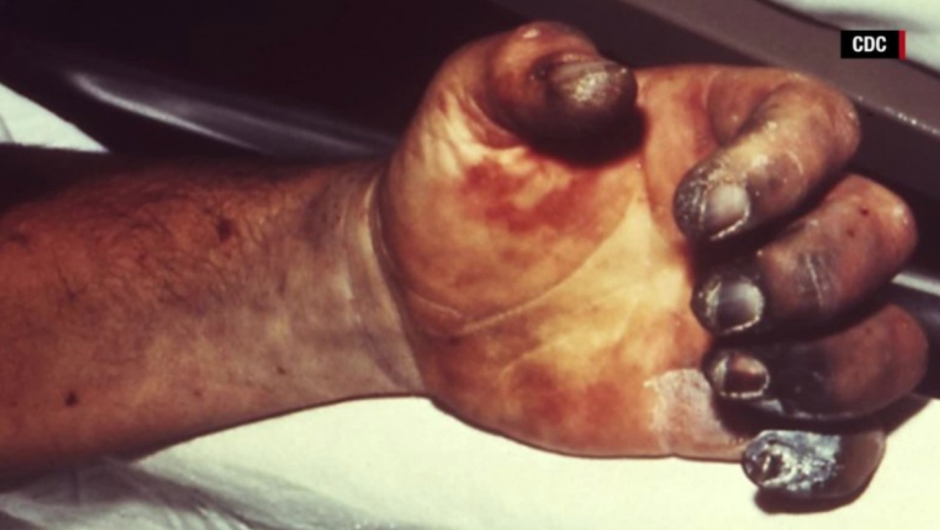
Durante la Peste Negra o Peste Bubónica, no se sabía exactamente cómo se propagaba la enfermedad. Las medidas preventivas eran limitadas y se centraban principalmente en el aislamiento de personas enfermas y la limpieza de las calles. Estas medidas fueron insuficientes para detener la propagación de la enfermedad. Además, no existían tratamientos efectivos para la infección en aquel entonces, lo que contribuyó a una alta tasa de mortalidad.
En cuanto a la cantidad de personas que murieron durante la pandemia de la Peste Negra, es difícil conocer el número exacto debido a la falta de registros precisos en la época. Según algunas estimaciones, la Peste Bubónica mató entre el 30% y el 50% de la población europea en el siglo XIV(6). En algunos lugares, como Florencia, Italia, la tasa de mortalidad puede haber alcanzado el 70%(7).
Es importante destacar que la Peste Negra no fue la única pandemia de peste que ha ocurrido en la historia. La peste continúa siendo una enfermedad presente en algunas partes del mundo, aunque con menor frecuencia y gravedad que en el pasado. En la actualidad, existen tratamientos efectivos para la peste, como los antibióticos, que han reducido significativamente la tasa de mortalidad(8).
La pandemia de la Peste Negra fue una de las más devastadoras de la historia de la humanidad, con un impacto significativo en la población europea en el siglo XIV. En aquel entonces, no existían medidas preventivas efectivas ni tratamientos para la peste, lo que contribuyó a la alta tasa de mortalidad. Aunque la peste continúa siendo una enfermedad presente en algunas partes del mundo, los tratamientos actuales han reducido significativamente la tasa de mortalidad.
La Viruela
La viruela es una enfermedad infecciosa causada por el virus Variola. A lo largo de la historia, la viruela ha sido una de las enfermedades más devastadoras para la humanidad, se estima que ha causado millones de muertes y ha dejado secuelas permanentes en aquellos que sobrevivieron.
Existen registros históricos de epidemias de viruela que se remontan a miles de años. Durante siglos, la viruela se propagó por todo el mundo, afectando a poblaciones de diferentes regiones y continentes. Las epidemias de viruela eran especialmente mortales en las poblaciones nativas de América, África y Oceanía, donde las personas no tenían inmunidad previa contra la enfermedad(9).
En América la infección llegó con los colonizadores. En México, en 1520 la epidemia de viruela fue catastrófica para la población indígena. La falta de inmunidad a la viruela de los nativos americanos y la rápida propagación de la enfermedad llevaron a una alta mortalidad y debilitaron a los pobladores en sus encuentro con los españoles. Más de tres millones de aztecas sucumbieron a la enfermedad. Gravemente debilitados, los aztecas fueron vencidos fácilmente(10).
La viruela también causó la muerte de un emperador inca incluso antes de la llegada de Francisco Pizarro y sus tropas y eliminó gran parte de la población inca del oeste de Sudamérica. En Europa, se estima que la viruela acabó con 60 millones de personas sólo en el siglo XVIII. Y en el siglo XX, con unos 300 millones de personas en todo el mundo.
Uno de los eventos más significativos en la historia de la viruela fue la implementación de la vacunación por Edward Jenner en el siglo XVIII. Jenner observó que las personas expuestas a la viruela de las vacas adquirían inmunidad contra la viruela humana. Utilizando esta observación, desarrolló la primera vacuna contra la viruela, lo que marcó un hito importante en la prevención de la enfermedad.
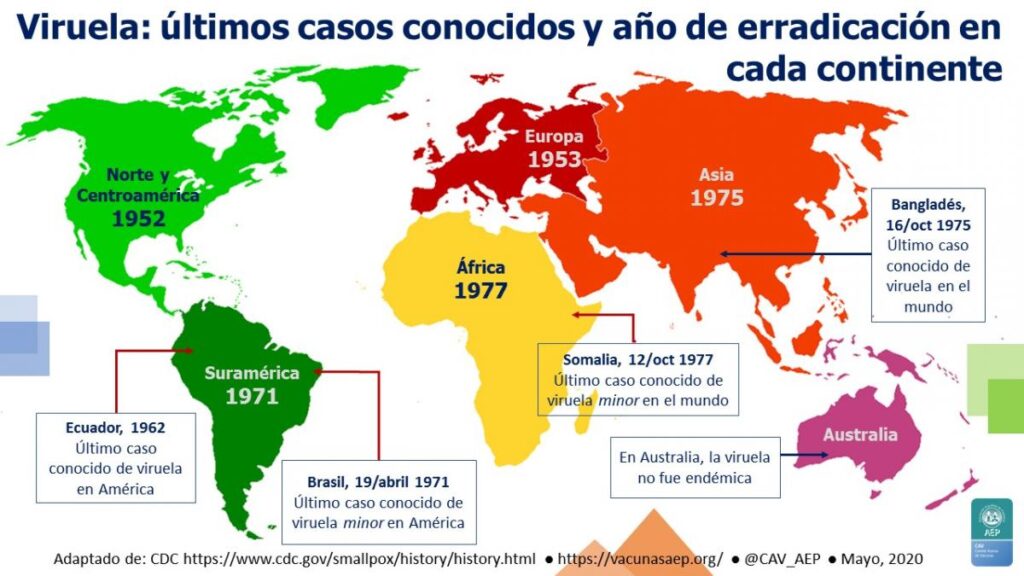
En el siglo XX, se llevaron a cabo campañas masivas de vacunación contra la viruela en todo el mundo. Estas iniciativas fueron tan exitosas que en 1980 la Organización Mundial de la Salud (OMS)(11) declaró oficialmente la erradicación de la viruela. La erradicación de la viruela es considerada uno de los mayores logros en la historia de la medicina y un hito importante en la salud pública global.
A pesar de que la viruela ha sido erradicada, se conservan muestras del virus en laboratorios de alta seguridad, debido a su potencial uso como arma biológica. Además, la investigación continua sobre el virus de la viruela y las medidas de seguridad son esenciales para prevenir su reaparición.
En resumen, las epidemias de viruela a lo largo de la historia tuvieron un impacto devastador en la humanidad. Sin embargo, gracias a la implementación de la vacunación, la viruela fue erradicada en 1980. La historia de la lucha contra la viruela destaca la importancia de la vacunación masiva y la cooperación internacional en la prevención y control de enfermedades infecciosas.
La Influenza, Gripe
La influenza es una enfermedad respiratoria que ha causado varias pandemias en la historia. Una de las primeras de las que se tienen registro fue la gripe rusa de 1889, también conocida como la pandemia de gripe asiática de 1889-1890, fue una epidemia de influenza que se originó en Asia y se propagó a nivel mundial. Aunque su nombre hace referencia a Rusia, la enfermedad afectó a muchas otras regiones. La gripe rusa fue causada por una variante del subtipo H2N2 del virus de la influenza A. La epidemia se caracterizó por una rápida propagación y afectó principalmente a adultos jóvenes. Se estima que causó una alta tasa de mortalidad, pero los datos precisos son limitados.
Entre las más conocidas y documentadas se encuentran las del siglo XX. La primera gran pandemia del siglo XX ocurrió en 1918 y fue causada por el subtipo H1N1, conocida como la gripe o influenza española (16). Este brote infeccioso fue una de las pandemias más devastadoras de la historia. Se cree que se originó en aves o cerdos y se propagó rápidamente durante la Primera Guerra Mundial. Afectó a personas de todas las edades, pero especialmente a adultos jóvenes y sanos. La gripe española fue causada por el subtipo H1N1 del virus de la influenza A. Se estima que infectó a un tercio de la población mundial y causó la muerte de entre 20 y 50 millones de personas, con algunas estimaciones que sugieren cifras aún más altas.(12).
La gripe asiática de 1957, también conocida como la pandemia de gripe de 1957-1958, fue causada por una nueva variante del virus de la influenza A, del subtipo H2N2. La pandemia se originó en China y se propagó a nivel mundial, afectando principalmente a adultos jóvenes. Aunque la tasa de mortalidad fue relativamente baja en comparación con la gripe española, la gripe asiática causó una cantidad significativa de enfermedades y muertes en todo el mundo(13).
Gripe de Hong Kong de 196 fue una pandemia de influenza causada por el subtipo H3N2 del virus de la influenza A. Se originó en China y se propagó rápidamente por todo el mundo. Al igual que las pandemias anteriores, afectó principalmente a adultos jóvenes. La gripe de Hong Kong causó una cantidad significativa de enfermedades y muertes, aunque la tasa de mortalidad fue más baja que la de la gripe española(14).
La gripe porcina de 2009, también denominada la pandemia de gripe H1N1 de 2009, fue causada por una nueva variante del virus de la influenza A, que contenía genes de origen porcino, aviar y humano. La pandemia se originó en México y se propagó a nivel mundial en cuestión de meses. La gripe porcina afectó a personas de todas las edades, pero se observaron tasas de hospitalización y muerte más altas en personas jóvenes y sanas. Aunque la pandemia generó preocupación global, la mayoría de los casos fueron leves y la tasa de mortalidad fue relativamente baja en comparación con otras pandemias de influenza.
Estas epidemias de influenza han dejado un impacto significativo en la historia de la salud pública, y cada una de ellas ha contribuido a nuestra comprensión de la influenza y la importancia de la preparación y respuesta adecuadas frente a las pandemias.
Síndrome de Inmunodeficiencia Humana (SIDA o VIH)
Los primeros casos se reseñaron al principio de los 80 en Nueva York y California, cuando un grupo de médico empezó a observa que algunos pacientes presentaban enfermedades muy poco frecuentes como el sarcoma de Kaposi, infecciones por Pneumocystis carinii y otras neumopatías. En Europa los primeros casos se describieron en España en octubre de 1981.
Rápidamente se describieron nuevos casos entre drogadictos endovenosos y receptores de transfusiones sanguíneas(15). Recién en 1982 se le dio el nombre de Inmunodeficiencia adquirida y hasta la fecha ha matado a más de 25 millones de personas en todo el mundo.
Con respecto al origen de la enfermedad todavía hay varias incógnitas, algunos investigadores lo identifican como de origen africano ya que en la zona, existe un virus de los primates similar llamado virus de Inmunodeficiencia de Simios (SIV), aunque este agente patógeno no tiene capacidad de infectar al humano y el VIH no tiene capacidad de infectar a los monos.
En cuanto a las características de la inmunodeficiencia humana, es importante tener en cuenta que el virus se transmite principalmente a través de relaciones sexuales sin protección, el uso compartido de agujas contaminadas y de madre a hijo durante el embarazo, el parto o la lactancia materna(16).
El VIH ataca y debilita el sistema inmunológico del cuerpo, lo que hace que las personas sean más susceptibles a infecciones oportunistas y ciertos tipos de cáncer. La enfermedad progresa a través de diferentes etapas, desde una infección inicial aguda hasta el desarrollo del síndrome de inmunodeficiencia adquirida (SIDA), que se caracteriza por una disminución severa de la función inmunológica(17).
En la actualidad, el SIDA es una pandemia global que afecta a todos los países del mundo. La región más afectada por la enfermedad es el África subsahariana, donde se registran dos tercios de los casos totales de VIH y casi el 75 por ciento de muertes de SIDA(18).
En relación al tratamiento actual, mejora sustancialmente la calidad de vida de los infectados pero no cura la enfermedad. El Régimen de tratamiento consiste en la toma diaria de una combinación de medicamentos que se llaman antirretrovirales (TAR)(19).
El TAR se recomienda para todas las personas seropositivas y se debe comenzar lo antes posible. Si bien este tratamiento no cura la infección pero le permite a las personas seropositivas tener una vida normal y reduce el riesgo de trasmisión.
Con respecto a la prevención, existen vacunas que estén en distintas etapas de investigación y que se aplicarían a las personas seronegativas.
Coronavirus (virus SARS-CoV-2)
El COVID-19 es una enfermedad respiratoria causada por un Coronavirus el SARS-CoV2. Los primeros casos de neumonía de origen desconocido aparecieron en noviembre de 2019 en la ciudad de Wuhan, China. Posteriormente, a fines de diciembre de ese año, se identificó el germen causal como un coronavirus diferentes a los que habían causado las epidemias de SARS en el 2003 y MERS en Arabia Saudita en el 2012.
La enfermedad se propagó rápidamente por el mundo y la OMS la declaró pandemia en marzo 2020.
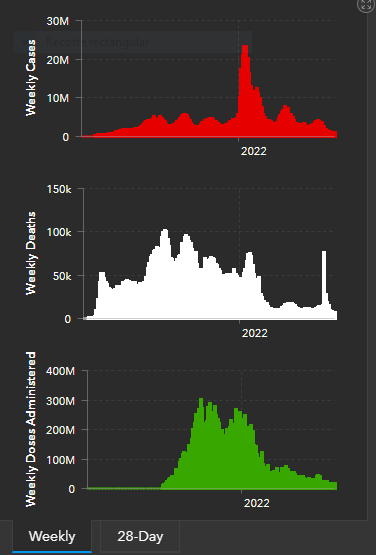
Según distintas estadísticas, la pandemia afectó a más de 700 millones de personas con un exceso de mortalidad asociada a la pandemia de unos 14 millones de defunciones. y unos 6.9 millones de muerte por causas directas de la enfermedad(20).
Los signos y síntomas más frecuentes de COVID-19 son fiebre, tos y dificultad para respirar. En ocasiones se presenta como fatiga, dolores musculares, escalofríos, dolor de cabeza, dolor de garganta, náusea o vómito, diarrea y pérdida del sentido del gusto o el olfato.
Los signos y síntomas pueden ser de leves a22 graves y suelen aparecer entre 2 y 7 días después de un contacto con un portador sano o enfermo.
La mayoría de las personas curan sin tratamiento especial, pero algunos, especialmente con ciertas comorbilidades corren riesgo de complicarse y necesitan cuidados médicos especiales
A fines del 2020, y en tiempo récord, aparecieron las primeras vacunas contra el coronariovirus. En un principio fueron aprobadas como experimentales, a pesar del corto período de la Fase III del ensayo clínico de investigación y en consideración de la emergencia sanitaria. Aún faltan muchos estudios, pero si bien estas vacunas, no evitaron completamente el contagio, impresiona que si disminuyeron la mortalidad. Actualmente, muchos consideran que la enfermedad se transformó en una endemia.
La pandemia de COVID-19 ha tenido un impacto radical en nuestra forma de vida, redefiniendo los procedimientos científicos y la gobernanza de la ciencia(22). Las pandemias anteriores también han tenido efectos duraderos en la sociedad, la economía y la salud pública, lo que ha llevado a cambios significativos en la forma en que abordamos la prevención y el control de enfermedades infecciosas.